La néphrotoxicité par les antibiotiques
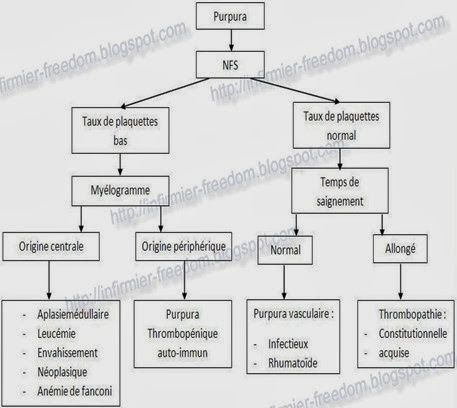
Largement utilisés dans le traitement des maladies infectieuses, les antibiotiques sont souvent à métabolisme ou à éliminatio rénale. l’insuffisance rénale aigue (IRA) représente l’aspect le plus grave de la néphrotoxicité liée aux antibiotiques.
Physiopathologie
Les IRA observées après la prise d’un antibiotique répondent en général à deux grands mécanismes:
Facteurs liés au patient
Cependant, on doit absolument réduire la fréquence des accidents en supprimant les circonstances pathologiques qui favorisent la survenue de la néphrotoxicité, en évitant l’association des médicaments néphrotoxiques et en adaptant les doses en fonction du poids et de la fonction rénale, ce en cas d’insuffisance rénale chronique.
Il importe également:
Largement utilisés dans le traitement des maladies infectieuses, les antibiotiques sont souvent à métabolisme ou à éliminatio rénale. l’insuffisance rénale aigue (IRA) représente l’aspect le plus grave de la néphrotoxicité liée aux antibiotiques.
Physiopathologie
Les IRA observées après la prise d’un antibiotique répondent en général à deux grands mécanismes:

- Mécanisme immuno-allergique
- Toxicité tubulaire directe
- Les Aminosides
- La Pénicilline et dérivés
- Les Céphalosporines
- La Rifampicine
Facteurs liés au patient
- Âge
- Insuffisance rénale chronique préalable
- Surélévationdu débit réel de filtration glomérulaire
- Déplétion sodée
- Famille du médicament
- Durée du traitement
- Mode d’administration
- Dose du médicament
Cependant, on doit absolument réduire la fréquence des accidents en supprimant les circonstances pathologiques qui favorisent la survenue de la néphrotoxicité, en évitant l’association des médicaments néphrotoxiques et en adaptant les doses en fonction du poids et de la fonction rénale, ce en cas d’insuffisance rénale chronique.
Il importe également:
- de respecter la durée de prescription
- De contrôler la fonction rénale (urée, créatinine) en cas de prescription de longue durée
- D’éviter les antibiotiques néphrotoxiques chez la femme enceinte
- Et en cas d’IRA, d’arrêter l’antibiotique et de traiter symptomatiquement.